生理学機能検査学講義 試験問題 (2005/9/20)
(配点2点×20)
| 1 | ( | ○ | ) | 左心室の下壁は右冠動脈の灌流域である. 右冠動脈は右心系だけではなく,左心室の下壁も灌流している.心尖部は通常前下行枝の灌流域である. |
| 2 | ( | ○ | ) | 冠動脈内径が75%以上狭窄すると労作性狭心症が生じる. 冠動脈の内径が75%以上狭窄すると労作性狭心症が生じ,90%を超えると日常生活内でも虚血が生じ,99%以上の狭窄では安静時でも心電図変化が見られることが多い. |
| 3 | ( | ○ | ) | 貧血が強いと冠動脈狭窄がなくても狭心症発作を起こすことがある. 心筋への酸素の供給が足りなくなることが狭心症の大きな原因である. |
| 4 | ( | ○ | ) | 異常Q波の出現する誘導で心筋梗塞部位を診断できる. ST上昇部位や異常Q波の出現する誘導で心筋梗塞を診断する.鏡面像以外のST低下からは虚血部位の診断は困難とされる. |
| 5 | ( | ○ | ) | 不整脈が原因で脳虚血発作を起こすものをアダムス・ストークス症候群 という. その通り.ちなみに,人工ペースメーカ植込術の適応は,厳密にはアダムス・ストークス症候群を起こす徐脈性心疾患であり,自覚症状を伴わない数秒間の心停止がみられても,一時的な人工ペースメーカ挿入をしなければならないことはあっても,直ちに恒久的な人工ペースメーカ植込術の適応にはならない. |
| 6 | ( | ○ | ) | マスター2階段法では同じ年齢でも体重が重ければ負荷回数は少なくなる. マスター2階段法は,1段22.5cm(9インチ)の階段2段で作られた,横から見ると 凸 の字型をした2階段を決められた回数を,決められた時間で昇降し,その前後で心電図を撮って比較をする,運動負荷心電図である.マスター表は90秒の負荷時間における回数が男性・女性に分けられて書かれているものであり,この90秒の負荷を マスターシングル と言う.2歩昇って2歩降りて1回と数える.同じ時間で2倍の180秒行う場合は マスターダブルという.マスター1/2シングルと言った場合は,90秒でマスター表の半分の回数を行うものである.すなわち,マスター表に20とあった場合,マスターシングルは90秒で20回,マスターダブルは180秒で40回,マスター1/2は90秒で10回の負荷となる.2階段を20回90秒で昇降したとき,筋肉の要求する血液量は40段の階段(駅の階段がそのくらいの段数となる)を90秒で昇降したのと計算上同じであり,1歩につき1段ずつしか上がらず,すぐに1段ずつ下がるため,筋肉の疲労は少ないが,心臓への負荷は同じである.成人では,年齢と体重が大きくなるほど負荷回数は少なくなる.同じ年齢でも女性の方が男性よりも負荷回数は少ない.マスターシングルで息切れや胸痛などの自覚症状が出現せず,心電図所見にも異常が出現しなければ,通常の日常生活は可能な心機能がある,と診断される. |
| 7 | ( | ○ | ) | 心電図を撮る際に微量輸液ポンプはノイズ混入の原因となる. 微量輸液ポンプや電動ベッドは電源ケーブルをコンセントから抜かないと,心電図にノイズ混入がみられることが多い.人工呼吸器も原因となることがある.心電図は検査室のみで撮るわけではなく,病室や在宅で心電図を撮る場合もあり,交流ノイズ(ハム)が入る場合には,これらの存在がないか,チェックする必要がある. |
| 8 | ( | × | ) | 心電計の紙送り速度には1~2mm/秒の誤差があるのは普通である. JISでは±5%の誤差範囲内となっているが.心電図の標準速度1秒間25mmのところに,1.25mmもの誤差があっては 1mm = 0.04秒 として背景の方眼紙でPQ時間やQT時間を計測すると心電図誤診の元になる.心電計に内蔵されている心電図解析プログラムでは,実際の時間を計測しているので,紙送り速度の誤差が大きいと,その計測値と心電図波形のイメージパターンに大きな開きができ,正常が異常に,異常が正常に見える場合もありうる.その心電計の紙送り速度にどのくらいの誤差があるのかは1秒間を示す刻印の間隔を調べればよいが,1秒間に1mm以上誤差がある場合にはメーカーのサービスマンに調節を依頼する必要がある. |
| 9 | ( | × | ) | 胸部の誘導子のゴム球は中の空気を完全に押し出して吸着させるとよい. 過大な陰圧により皮膚に発赤や水泡を形成することがあるので,必要最小限の陰圧が必要最小限の時間かかるようにしなければならない.急性心筋梗塞など,全く同一部位で経過を見なければならないわけであるが,皮膚の治療のために正しい胸部誘導の位置で心電図が撮れない事態を招くことは,非常に困ったことになる. |
| 10 | ( | × | ) | 心電図記録紙にエンドマークが出たらすぐに記録を中止して新しい紙に 取り替える. ティッシュペーパーの箱では残りがあと1回になったときにエンドマークが出るようになっている.心電図記録紙も同様に,少なくともあと1回の記録はできるほどの長さを残しており,記録を中止するまでのことはない. |
| 11 | ( | × | ) | Ⅰ音の主成分は大動脈弁が閉鎖する時に出る音である. Ⅰ音は収縮期が始まることにより生ずる音で,その主成分は房室弁,特に圧がかかる僧帽弁の閉鎖に伴うもので,大動脈弁の開放音もⅠ音に含まれる.Ⅱ音の主成分は大動脈弁の閉鎖音である. |
| 12 | ( | × | ) | 脈波は脈波の測定部位を血液が通過することにより生じる. 脈波とは圧脈波のことであるので,圧が伝わったことによって生じるものである.海岸に打ち寄せる波は海水の物理的な移動に伴うものであるが,沖から打ち寄せるうねりや津波の伝播速度は波動の伝播であり,物理的にその速さで海水が移動しているわけではない. |
| 13 | ( | × | ) | 脈波の末梢までの伝達速度は加齢によって遅くなる. 加齢により血管が固くなるため,脈波の伝達速度は速くなる.これを利用して最近では血管年齢を診断することがある.動脈硬化が強ければ脈波の伝達速度は大きくなり,血管年齢は高くなるが,動脈硬化は不可逆的なものではないので,運動療法などにより改善が見られることも多い. |
| 14 | ( | × | ) | 頚動脈波の切痕Cは肺動脈弁の閉鎖によって生じる. 頚動脈派は大動脈の圧を反映したものであるので,肺動脈弁に関係するものをみることはできない.切痕Cは大動脈弁の閉鎖によって生じるもので,ここまでが収縮期,その後は拡張期と考えられる. |
| 15 | ( | × | ) | 頚静脈波は被験者の上体を30°程起こして撮る. 中心静脈圧は正常では 数cmH2O であるので,計測部位は右心房と同じ高さで測るようにしなければならない.上体を起こすと頚静脈は虚脱してしまい,圧を測ることはできなくなる. |
| 16 | ( | × | ) | 頚静脈波を撮るときにはマイクがずれないように力を入れて押さえる. 頚静脈派は中心静脈の圧を反映し,測ろうとしているのは cmH2O 単位の,弱い圧であるので,静脈を押しつぶしてしまわないようにそっとマイクを当てるようにしなければならない.マイクに力を入れて押さえたのでは圧を拾うことはできない. |
| 17 | ( | × | ) | 心房細動では心尖拍動図のA波はしばしば11%以上になる. 心尖拍動図は主に左室の動きを反映するものである.A波は心房の収縮による心室の拡張を反映したものであり,心房負荷のときに増高する.有効な心房の収縮がない心房細動の場合には,A波は観察されない. |
| 18 | ( | × | ) | 指先容積脈波の測定には遠赤外線が用いられる. 指先容積脈波やパルスオキシメータで使われているセンサーは近赤外線を用いるものである.日光にも含まれる成分であり,直射日光下では測れないか,大きな誤差が出ることが予見されるので,日陰で測るようにする.遠赤外線は生体に吸収されてしまい,熱に変わる.炎天下に置かれた自動車では,温まった天井やシートから大量の遠赤外線が放出されるため,エアコンで室温をいくら調節していても,その中にいる生体は遠赤外線のために体温が上昇し,熱中症になる.ヒトの筋肉は42℃を超えると蛋白が非可逆的に変性しシャブシャブのニクの状態となり,死に至る. |
| 19 | ( | × | ) | 左室の動きを評価するのにはAモードエコーが用いられる. Aモードは反射の深さ(距離)の軸と反射の強度の軸で表されるグラフで示され,現在でも魚群探知機や沈んだ船の探索には使用されている.生体の計測には,Bモード断層法が主に用いられ,心臓の場合にはこれに加え,心腔や壁厚の計測や僧帽弁の動きを観察するためにMモード心エコ-図法が用いられる. |
| 20 | ( | × | ) | 心エコー図では最初に心尖部四腔断面で全体の様子を観察する. Mモードでの計測を行うことができる胸骨左縁第4~5肋間からのアプローチを最初に試みる.その後,心尖側長軸断層像を経て,心尖部からのアプローチを行う.真の心尖部は胸壁から見たとき肺の向こう側にあり,心エコ-図では観察できていないことがある.左室造影で,はっきりと見える心尖部の血栓が,心エコ-図では検出できないことも多くある.このため,心内血栓の有無をはっきりさせるには,最近の高速CTやMRIを用いる方が良いだろう. |
|
Q波,R波,S波の始まりはいずれも基線であるがQRS群の終わり(S波は存在しないことがあるのでこのような表現を使っている)はST部分との変曲点である. T波の始まりもST部分との変曲点であるが,特に頻拍時にはどこまでがST部分なのかはっきりしなくなることもあり,ST-Tとひとまとめにして評価されることが多い.T波の振幅の評価は重要であるが,幅を単独で評価することはほとんどない. 心室の脱分極から再分極完了までを表すQT時間は,抗不整脈薬や抗癌剤だけでなく,向精神病薬や抗生物質や胃潰瘍薬など,多くの薬剤でも影響を受けることが知られている. QT延長は重症不整脈の発生と関連があり,心電図検査はあらゆる診療科において評価されるべき検査である. なお,T波の終わりがそのままU波に続くような場合,心電計に内蔵されている心電図診断プログラムではQT時間をU波の終わりまで計測し,QT延長と診断してくることがあるので,それを鵜呑みにしてはいけない. |
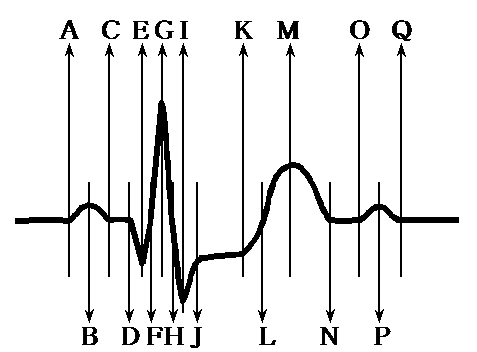
| ただし, | A,C,D,F,H,L,N,O,Q は基線との交点 |
| B,E,G,I,M,P は頂点 | |
| J,K は変曲点 | |
| とする. |
誘導電極は教室で実物も見せたのだが...
誘導名が書かれている答案があった.
(ヒント:胸部の電極には各々2色使用されている)
1色しか書いていない答案があった.
(配点:全部できて30点,部分点なし)
隣の欄に同じ電極名が書かれている答案があった.
答案をちゃんと見直せば気付くものを...
自分のやったことは誤りかもしれない,という目でもう一度見直すことは,あらゆる局面で必要です.

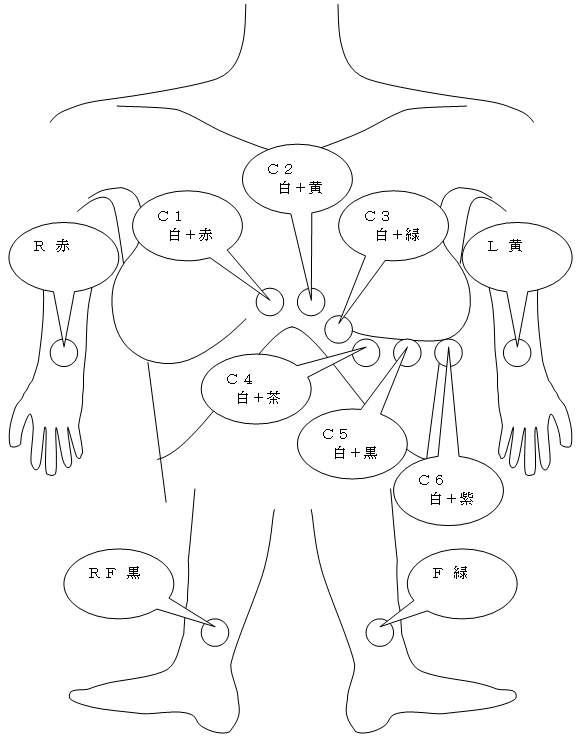
現在では3または6誘導が同時に記録できる心電計が一般的になっているが,心電計は元々は1素子であり,胸部誘導を撮るときには,C電極を,V1,V2...の位置に次々と場所を移動させた.
胸部の誘導部位の名称は V1 などと V と数字の添え字で構成されているが,V は variable つまり,(誘導場所が)変えられる,という意味である.
20年ほど前は,久留米大学医学部第三内科では,V4R,5V1,V7もルーチンに撮っていたものだが,心電計が多素子化し,6つの胸部誘導電極が装備されるようになったころから,久留米(大学医学部第三内科でも)心電図と言えば『標準12誘導』を指すようになっていった.
6つの胸部誘導電極は,元々の 白 に加え,赤・黄・緑・茶・黒・紫 にて C1~C6 が区別できるようになっている.
標準12誘導では C1・2・3・4・5・6 電極は,それぞれ V1・2・3・4・5・6 誘導の部位に装着するが,それ以外の誘導,たとえば前述のような V4R などや,食道誘導を撮るときには,どの誘導電極でどの誘導を撮るかは,検査施行者が任意に決められるのだが,困ったことに,今の心電計で,誘導名を変更できる,というのは一般的ではない.
紙運用の心電図の場合,たとえば,V1 とプリントされているのをボールペンなどで消して,V4R などとボールペンなどで書き込めば済むが,電子記録媒体として保存される場合にはどうなるのか,心電図メーカーは考えていただきたい.